Coronavirus en EHPAD : « Dès nos premières visites, nous avons compris que nous arrivions trop tard »

Retour sur l’intervention de MSF auprès des résidents et personnels de maisons de retraite durant la pandémie de coronavirus en France.
De l’Italie à l’Espagne en passant par la Belgique et la France, les interventions de Médecins Sans Frontières liées à la Covid-19 dans les maisons de retraite et autres établissements médico-sociaux, étaient inédites pour l’organisation. Chacune avec leurs spécificités, elles ont toutes dessiné les contours d’une même tragédie, celle d’une hécatombe à huis clos.
Faute de personnels, d’équipements de protection pour ceux présents, mais aussi d’accès aux soins, notamment hospitaliers, les personnes âgées placées en milieu institutionnel en Europe ont largement été laissées en tête-à-tête avec le virus. C’est le constat fait en France par des équipes MSF qui ont commencé début avril à se rendre dans des EHPAD (Etablissements d’Hébergements pour Personnes Agées Dépendantes) pour y proposer un soutien médical et un appui technique.
Depuis le début de son intervention, 30 structures hébergeant plus de 2 000 personnes âgées en région parisienne ont ouvert leurs portes à MSF. Les objectifs de ces visites auprès de collègues soignants confrontés à une situation de crise étaient multiples : faire le point sur le nombre de malades et de décès enregistrés, sur les ressources humaines et le matériel disponible, transmettre de l’information médicale et scientifique au sujet du virus Covid-19, expliquer les mesures de prévention des infections, mais aussi examiner des patients et préparer des prescriptions anticipées en cas de dégradation d’un résident en dehors des heures de présence du personnel paramédical et médical.
Abandonnés au plus fort de la crise
« Dès nos premières visites en région parisienne, nous avons compris que nous arrivions trop tard : de nombreux pensionnaires étaient déjà infectés, plusieurs décès liés à la Covid-19 étaient survenus. Et si les résidents avaient été isolés, presque rien n’avait été prévu pour prévenir la transmission du virus au sein des personnels qui à ce moment-là n’avaient que très peu accès à du matériel de protection adapté », explique Olivia Gayraud, coordinatrice des activités MSF en EHPAD.
Dans la plupart des EHPAD où les équipes MSF sont intervenues, le personnel a été abandonné au plus fort de la crise, sans équipement de protection, sans renfort médical et paramédical, et en sous-effectif criant.
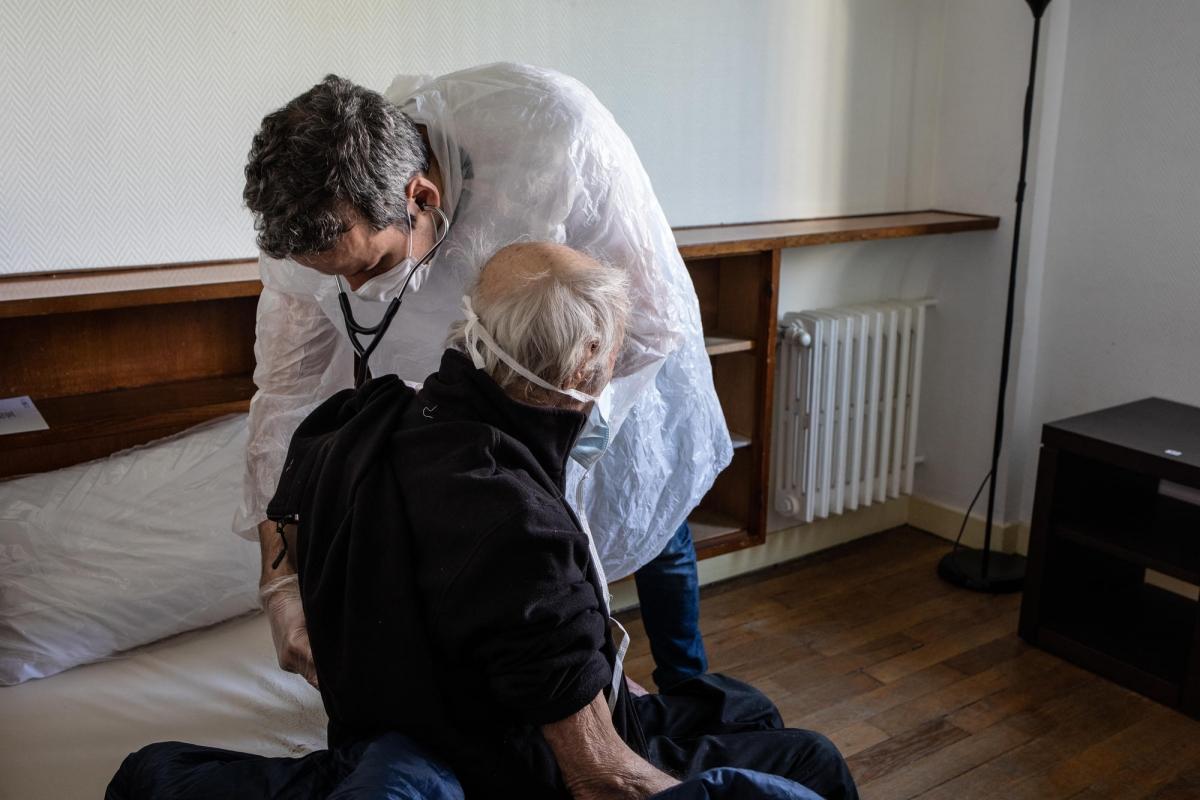
Des établissements ont fait face à cette situation de crise inédite avec seulement la moitié de leurs effectifs, certains employés étant tombés malade, d’autres exerçant leur droit de retrait, d’autres encore étant arrêtés car particulièrement à risque de développer des formes sévères de la maladie. « Il y a eu beaucoup d’entraide entre les soignants, qu’ils soient médicaux ou paramédicaux, mais les renforts qui étaient indispensables au sein des EHPAD ne sont jamais arrivés. Par exemple dans l’un des établissements où nous avons travaillé, la demande de renfort auprès de la Réserve Sanitaire pour remplacer 14 professionnels de santé n’a finalement abouti que sur l’arrivée d’une infirmière supplémentaire », souligne Olivia Gayraud.
Quant aux résidents, confinés dans leur chambre depuis le mois de mars, ils étaient devenus indésirables dans les services hospitaliers d’Ile-de-France.
Selon Jean-Hervé Bradol, ancien Président de MSF et médecin de l’équipe intervenant dans les EHPAD, « ce qui est scandaleux n’est pas que les résidents des EHPAD n’aient pas eu accès à la ventilation mécanique ; en raison de leur âge et de leurs comorbidités, ce type de réanimation est trop souvent un échec doublé d’une épreuve douloureuse. Le scandale et l’injustice résident dans le fait que même les transferts vers de simples lits de médecine à l’hôpital pour y recevoir de l’oxygène et des traitements associés ou des soins palliatifs étaient devenus impossibles ».
Résultat, dans certains établissements, ce sont les aides-soignants, seuls soignants présents sur place durant la nuit, qui ont été contraints d’aller bien au-delà de leurs responsabilités pour administrer et surveiller des traitements. Voire pour apaiser les souffrances de malades avec les moyens du bord, sans autre soutien qu’une assistance médicale téléphonique, faute de possibilité d’hospitalisation.
Déséquilibre dans l’allocation des ressources
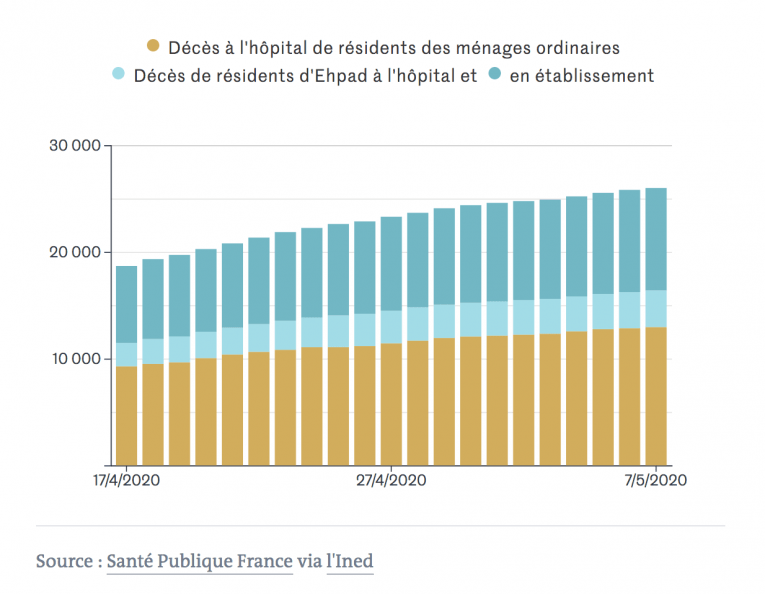
Cette situation intenable contribue à expliquer pourquoi, bien qu’ils représentent moins de 1% de la population française, les résidents en maisons de retraite totalisent près de la moitié des 28 000 décès liés à la Covid-19 dans le pays. Ils représentent également moins de 5% des plus de 65 ans mais 50% des décès dans cette tranche d’âge.
« ll y a eu un déséquilibre majeur, aux conséquences catastrophiques, dans l’allocation des ressources disponibles pour répondre à la Covid-19. Le gouvernement les a essentiellement dédiées au renforcement des services hospitaliers, notamment ceux de réanimation, tandis que les résidents et les soignants des EHPAD ont été les grands oubliés », déclare Jean Hervé Bradol.
Des risques psychosociaux en hausse
La période actuelle de décrue de l’épidémie laisse des familles dévastées par la perte d’un proche qu’elles n’ont pas pu voir et des équipes soignantes exsangues voire traumatisées. Certains établissements ont enregistré en une dizaine de jours plus de décès qu’en une année, parfois dans des conditions brutales et inhumaines. Les restrictions liées à la Covid-19 et la surcharge de travail ont empêché les rituels entourant la perte d’un résident, telles que les visites de la famille, les cérémonies, jusqu’aux toilettes mortuaires qui ne pouvaient plus être faites, et entravé les processus de deuil.
Pour Marie Thomas, psychologue MSF, « il y a une détresse réelle. Le risque c’est qu’elle s’exprime à travers le développement de pathologies et de troubles post-traumatiques graves, voire de suicides, au cours des semaines et des mois à venir ». Comme on l’observe sur des terrains de guerre et de crise, c’est souvent après une première phase d’action et de sidération, au sortir de l’« effet tunnel », que les personnes lâchent prise.
C’est une des raisons pour laquelle MSF oriente actuellement son intervention dans les EHPAD vers un soutien psychologique et la prévention des risques psychosociaux parmi les professionnels de santé. Des groupes de parole sont organisés avec les établissements qui le souhaitent.

« Je n’applaudis pas à 20 heures »
Pour aller plus loin, découvrez l'article de Jean-Hervé Bradol, ancien Président de MSF et directeur de recherches au Crash, sur les EHPAD, grands oubliés de la réponse à l'épidémie.
Lire l'article

