Guerre à Gaza : soutenir les professionnels de santé
travaillant dans la peur et le stress permanents
Fonds d'urgence
Grâce à vous, nos équipes interviennent en urgence auprès des populations qui en ont le plus besoin, partout où nous agissons.
Guerre à Gaza : soutenir les professionnels de santé
travaillant dans la peur et le stress permanents
Grâce à vous, nos équipes interviennent en urgence auprès des populations qui en ont le plus besoin, partout où nous agissons.
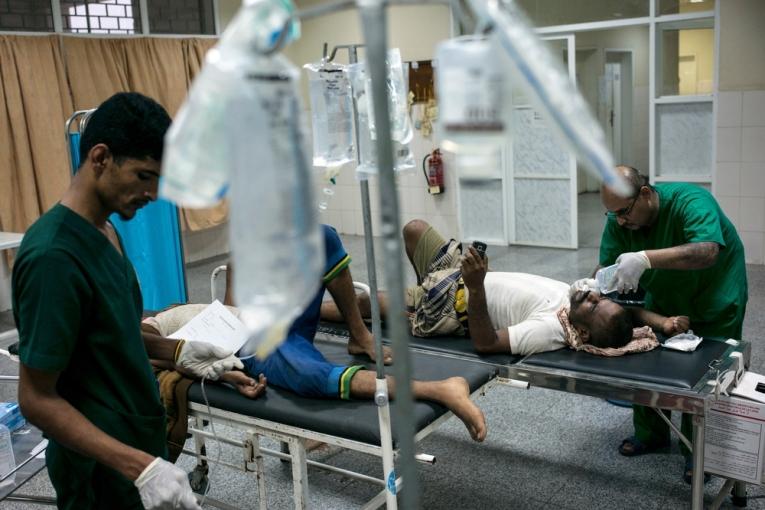
Tatiana Chiarella a passé la majeure partie de l’année 2017 à travailler au sein des structures de traumatologie de Médecins Sans Frontières (MSF) en Irak et au Yémen. Elle revient ici sur sa dernière mission et les motivations qui lui ont permis de tenir, dans un contexte où les patients se font tous les jours un peu plus nombreux.
Je travaille actuellement en Californie en tant que guide pour « Forced From Home », une exposition itinérante de MSF portant sur la thématique des réfugiés. Toute la journée, j’explique à des visiteurs et des groupes scolaires les différentes raisons pour lesquelles des millions de personnes se déplacent à travers le monde, en quête de sécurité. Je leur explique qu’il y a tout juste quelques semaines, je travaillais au Yémen, une zone de guerre où le système de santé s’est effondré et la population est prise au piège, souffrant des violences mais aussi des conséquences du conflit, telles que la malnutrition ou les épidémies.
Au Yémen, l’électricité se fait rare, l’eau est difficile à trouver et le système d’égouts est dans un état catastrophique. Des dizaines de milliers de professionnels de la santé du secteur public ne sont plus rémunérés depuis plus d’un an. Je leur ai demandé pourquoi ils continuaient de travailler sans salaire. Ils m’ont répondu que s’ils s’en allaient, personne ne serait là pour les remplacer. Ils y ont leur maison, leurs familles, leur communauté alors même s’ils ne perçoivent pas de salaire, ils savent que quelqu’un doit faire ce travail. Par conséquent, ils vendent ce qu’ils peuvent et lancent des petits commerces à côté de leur activité médicale pour s’en sortir.
Les hôpitaux publics sont en rupture de stocks et les patients sont contraints d’acheter leurs médicaments eux-mêmes sur le marché. MSF propose des consultations gratuites, mais nous ne pouvons pas prendre tout le monde en charge. Il est très difficile de demander à un patient de rentrer chez lui lorsque nous ne sommes pas en mesure de lui fournir le type de soins dont il a besoin. Je ne dispose d’aucun neurochirurgien par exemple, donc j’envoie le patient vers un autre établissement qui, en principe, dispose d’un neurochirurgien. Mais souvent, lorsque le patient y arrive pour se faire opérer, l’hôpital est en rupture de stock de matériel chirurgical ou des médicaments dont le patient a besoin. Je ne peux jamais être sûre que les patients recevront les soins dont ils ont besoin.
Malgré ces obstacles, le personnel de MSF continue son travail. Cette année, MSF a fait face à l’une des plus importantes épidémies de choléra de l’histoire, conséquence directe de la guerre et symptôme de l’effondrement d’un système de santé. Les mines et grenades non explosées jonchent les rues où jouent les enfants ; nous en avons soigné un grand nombre pour la perte d’un membre.
À l’hôpital où je travaillais, à Aden, dans le Sud, nous avons hospitalisé une famille de cinq personnes qui souffraient de blessures graves des suites de l’explosion d’une grenade. La mère et la tante présentaient des blessures soignables, mais le père et l’oncle n’ont pas survécu. Les deux hommes souffraient de blessures nécessitant des interventions chirurgicales d’urgence ; le père est décédé avant d’atteindre notre structure et l’oncle est mort deux jours plus tard dans l’unité de soins intensifs.
Le cinquième membre de la famille était un bébé de trois mois. Lorsque sa mère a aperçu la grenade, elle a sauté pour protéger son enfant, écrasant involontairement ses pieds. Bien que les chirurgiens aient pu soigner les pieds du bébé, la mère s’en voulait terriblement, accablée par la culpabilité.
Tandis que le bébé était pris en charge, nous avons envoyé la mère à plusieurs sessions organisées par l’un de nos conseillers en santé mentale. Le soutien psychologique est un élément essentiel des soins que nous proposons partout dans le monde ; parfois, il s’avère même plus salvateur que les soins physiques. L’état psychologique de la mère s’est rapidement amélioré ; après quelques consultations de suivi, elle a même retrouvé le sourire.
À l’époque où l’hôpital de traumatologie de MSF à Aden se trouvait à proximité de la ligne de front, de grandes plaques de métal avaient été placées sur chaque fenêtre, empêchant le moindre éclat de lumière naturelle d’entrer dans l’établissement. Ces plaques nous rappellent cette époque où il était trop dangereux pour les membres du personnel de rentrer chez eux. L’un de mes collègues yéménites a ainsi vécu neuf mois à l’hôpital. Il n’a pu voir sa petite fille, née pendant cette longue période, que lorsqu’elle a eu trois mois.
Nous avons une expression au Brésil : secar gelo, que nous employons lorsque quelque chose semble inutile. En français, cela donne « sécher de la glace » : essayer de sécher de la glace ne sert à rien ; pendant qu’on la sèche, elle continue de fondre, peu importe le mal qu’on se donne. Je pense parfois à cette expression lorsque je soigne des patients dans des zones de conflits, telles que le Yémen. Je soigne les patients les uns après les autres, mais les blessés se font toujours plus nombreux. La guerre est loin d’être terminée et les violences perdurent. Ce conflit semble sans fin. Mais il faut bien faire quelque chose, donc même si je ne sais pas quand la guerre prendra fin, il faut que je garde l’espoir qu’un jour, tout cela sera terminé, sinon il me serait impossible de continuer à faire ce travail.
En Californie, je raconte ces histoires à des personnes qui n’ont peut-être jamais entendu parler du Yémen ou d’autres conflits dans lesquels j’ai travaillé. C’est un bon moyen d’informer les gens et de les aider à entrevoir cette réalité. C’est aussi une façon de continuer mon travail, même loin de nos patients et de notre personnel.
À lire aussi
Communiqué de presse