Malnutrition : les enjeux de la simplification et de la prise en charge au Niger

Béatrice Mounier a travaillé plusieurs semaines au Niger à la simplification du protocole national de prise en charge de la malnutrition aigüe. Chaque année, de juin à octobre, l’arrivée de la saison des pluies et de la période de soudure alimentaire s’accompagne de niveaux extrêmement élevés de malnutrition et de paludisme. Les équipes de Médecins Sans Frontières (MSF), en partenariat avec le ministère de la Santé, doublent leurs capacités d’action pour soigner des milliers d’enfants, en tentant de développer des approches toujours plus décentralisées et simplifiées. Entretien.
Qu’entend-on par « approches simplifiées » et où en est-on de leur application au Niger ?
Quand on parle de simplification de la lutte contre la malnutrition, il y a plusieurs étapes clés à prendre en compte, en particulier au Niger, qui a pris de nombreuses initiatives en ce sens. C’est tout d’abord le recours à des aliments thérapeutiques prêts à l’emploi qui a permis de traiter les enfants hors de l’hôpital et en plus grand nombre, depuis le milieu des années 2000. C’est ensuite le focus sur la prévention, notamment avec le renforcement de l’accès à des soins pédiatriques tout au long de l’année et l’implication des familles et des agents de santé communautaires dans le diagnostic et le traitement de la malnutrition. Le taux de malnutrition aigüe globale chez les enfants de moins de cinq ans se situe néanmoins toujours au-dessus du seuil d’urgence de 10 % ; et en moyenne, environ 400 000 enfants souffrant de malnutrition aigüe sévère sont pris en charge chaque année dans les établissements du pays [1].
Face à cette urgence chronique affectant un grand nombre d’enfants, ce qu’on appelle les approches simplifiées sont des adaptations des protocoles et programmes nutritionnels qui ont pour but d’élargir la couverture du traitement des enfants malnutris, tout en maintenant la qualité des soins. Il n’y a pas un protocole simplifié unique, mais plusieurs approches qui ont été testées dans le cadre de recherches ou d’interventions d’urgence.
Aujourd’hui, le protocole national nigérien de prise en charge de la malnutrition aigüe suit un protocole standard établi par l’OMS et qui identifie trois critères à prendre en compte pour déterminer l’état de malnutrition d’un enfant de moins de cinq ans. À savoir : le rapport poids/taille de l’enfant, son périmètre brachial (la circonférence du bras mesuré entre l'épaule et le coude) et enfin la présence d’œdèmes, ces gonflements causés par l’accumulation de liquide dans les tissus de l’organisme. Des recherches ont été faites au Sahel, notamment par l’ONG Alima [2], et d’autres sont en cours pour simplifier et rationaliser ces critères, avec des résultats prometteurs, en n’utilisant que le périmètre brachial (tout enfant ayant un périmètre brachial inférieur à 125 mm) et la présence ou non d’œdèmes, pour établir un diagnostic de malnutrition aigüe. MSF, comme d’autres acteurs, souhaiterait faire évoluer le protocole national pour ne pouvoir retenir que ces deux critères au Niger, au lieu des trois existants actuellement.
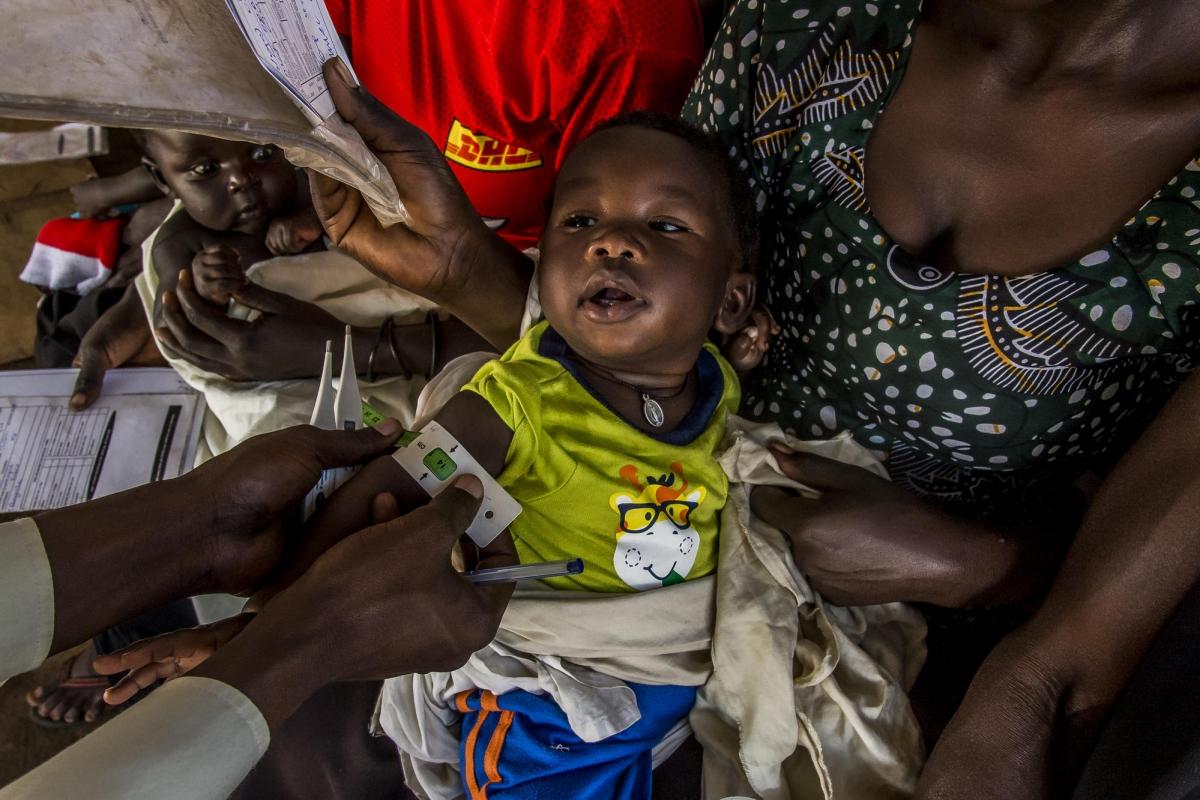
Le bracelet (MUAC, pour mid-upper arm circumference measure) pour mesurer le périmètre brachial est un outil plus facile et rapide à utiliser qu’une toise et une balance, et il permet d’élargir le dépistage de la malnutrition au niveau communautaire et familial, donc d’avoir accès à un plus grand nombre d’enfants. Cibler davantage d’enfants malnutris, ça veut dire une prise en charge plus précoce et plus large pour prévenir plus efficacement la dégradation de l’état de santé des enfants et éviter qu’ils ne doivent être hospitalisés. Ensuite, les études qui examinent la relation entre anthropométrie et mortalité ont également montré que le périmètre brachial est une mesure plus sensible que le rapport poids/taille pour identifier les enfants à haut risque de décès, qui sont la cible principale d’un programme en situation d’urgence nutritionnelle, comme c’est le cas durant les pics saisonniers au Sahel.
Mais changer un protocole est un travail de longue haleine, qui doit se faire en amont de la période de pic, et implique de multiples acteurs au niveau des ministères nationaux, des agences onusiennes, des bailleurs de fonds entre autres. Ce travail est en cours depuis plusieurs années mais n’a pas encore abouti. Il y a aussi des questions en suspens, des réticences, de la part de plusieurs acteurs, notamment la Direction de la nutrition nigérienne et le Programme alimentaire mondial. Sans compter que l’arrivée de la Covid-19 a bouleversé tout le secteur sanitaire.
Concrètement, quels seraient les avantages et les inconvénients éventuels d’un passage à un protocole n’utilisant que le périmètre brachial et la présence d’œdèmes pour déterminer l’état de malnutrition des enfants au Niger ?
Les principaux avantages résident, comme dit plus haut, dans le fait d’élargir et de fluidifier le dépistage et le traitement de la malnutrition aigüe, tout en garantissant la qualité de la prise en charge et en assurant l’inclusion des enfants les plus à risque de décès. Soignés à un stade plus précoce, les enfants malnutris ont de meilleures chances de guérir et d’éviter les éventuelles complications qui conduisent à leur hospitalisation en situation critique. De plus, le bracelet de périmètre brachial est de plus en plus utilisé par les mères pour leur permettre de suivre au plus près l’état nutritionnel de leur enfant et de détecter une possible dégradation. Le fait que les mères et les systèmes de santé partagent le même indicateur serait un progrès pour donner plus activement aux familles les moyens de surveiller la santé de leur enfant et d’agir en cas d’alerte.
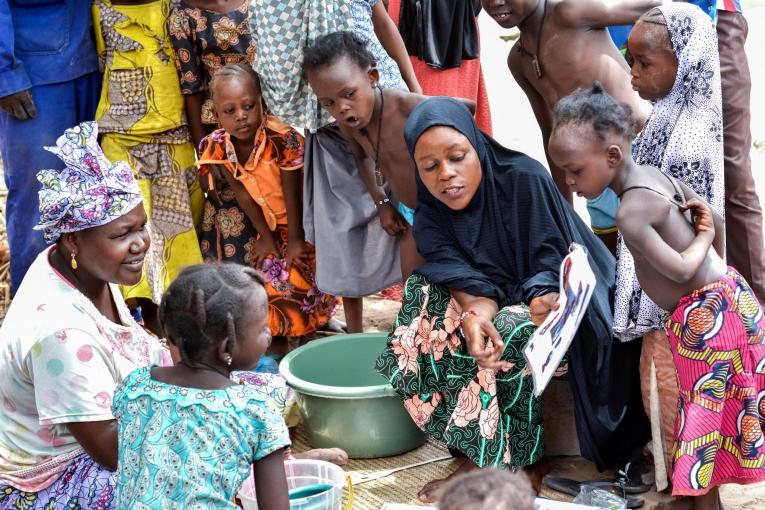
Mettre en œuvre un protocole simplifié basé principalement sur la mesure du périmètre brachial (inférieur ou supérieur à 125 mm) multiplierait par deux à trois le nombre de bénéficiaires des programmes nutritionnels. C’est à la fois un avantage certain, puisque tous ces enfants ont besoin d’un soutien nutritionnel, et le principal inconvénient, car cela signifie avoir à disposition plus de médicaments et d’aliments thérapeutiques prêts à l’emploi. Cela pose donc des défis très concrets en termes d’approvisionnement et de financements. Or à l’heure actuelle les ruptures dans les centres de santé restent un problème récurrent et la volonté de financer des programmes de pédiatrie et de malnutrition dans la région semble de plus en plus faible chez les bailleurs internationaux comme ECHO par exemple.
Il faut aussi évaluer le risque de passer à côté d’enfants malnutris qui ne seraient plus admis selon ce nouveau protocole simplifié alors qu’ils l’étaient en suivant l’actuel. Des observations initiales sur notre programme médico-nutritionnel à Madarounfa dans le district de Maradi, durant l’année 2019, nous laissent à penser que ce ne serait pas un écart majeur dans ce contexte ; mais cela reste à confirmer. Le fait qu’il y ait peu d’études définitives sur le sujet dans la région contribue à expliquer les réticences à adapter les protocoles actuels, et la pandémie de Covid-19 a mis en suspens deux études en cours au Niger.
Quelles sont les répercussions de la pandémie de Covid-19 sur les discussions autour d’une simplification de la prise en charge de la malnutrition ? Et plus généralement sur la situation nutritionnelle en ce moment ?
Il y a encore beaucoup d’incertitude sur la façon dont la Covid-19 peut affecter des enfants malnutris, dont le système immunitaire est affaibli. Difficile de prévoir dans quelle mesure la pandémie et les mesures prises pour la combattre peuvent aggraver ou non le prochain pic de malnutrition et de paludisme. Les autorités nigériennes estiment que le nombre d’enfants souffrant de malnutrition aigüe sévère augmenterait de 30 % cette année, en raison des dommages collatéraux de la Covid-19 sur la sécurité alimentaire et l’accès aux soins [3].
Le ralentissement économique et la hausse des prix (plus 11 % pour le millet et 9 % pour le sorgho en mai 2020 par rapport à mai 2019 par exemple [4]) rendent la situation de certaines familles nigériennes plus précaire. D’un autre côté, les systèmes de santé ont été perturbés, et des activités médicales qui jouent un rôle clé pour diminuer la sévérité du pic chaque année doivent aujourd’hui se réorganiser en raison de la Covid-19. C’est le cas des campagnes de chimioprévention du paludisme saisonnier, durant lesquelles des médicaments antipaludéens sont administrés chaque mois aux enfants de moins de cinq ans pendant la saison des pluies, pour les aider à passer le cap de ces mois les plus critiques pour leur santé, et qui sont généralement couplées à un dépistage nutritionnel. Cette année, les campagnes devront éviter de générer des rassemblements et donc se faire en porte-à-porte dans les zones où la Covid-19 est en circulation ; ce qui nécessitera plus de temps et de ressources humaines et logistiques. La plupart des préparatifs se font par visio-conférence, un mode de communication loin d’être évident sur tout le territoire, et au niveau global, les tensions sur les circuits d’approvisionnement et de transports n’ont pas disparu. Ces activités essentielles pour limiter les ravages de la malnutrition et du paludisme sont donc en train de s’organiser dans des circonstances défavorables.
Plus spécifiquement sur la question du protocole de dépistage et de prise en charge de la malnutrition aigüe, il y a encore un avantage à le simplifier en se basant principalement sur le périmètre brachial en temps de Covid-19. En effet, les structures sanitaires doivent renforcer leurs mesures d’hygiène et de contrôle et prévention des infections, et mesurer le rapport poids-taille des enfants multiplie les manipulations et les risques de transmission du virus. Il faudrait désinfecter la toise, la balance et autres instruments entre chaque enfant. Au contraire, recourir au bracelet MUAC, qui peut être utilisé sur l’enfant par l’accompagnant directement en présence du soignant, fait gagner du temps et contribue à limiter les risques de contagion. À titre d’exemple, dans le programme médico-nutritionnel de MSF à Madarounfa, nous avons pris en charge en 2019 environ 17 000 enfants que nous examinons une fois par semaine pendant un peu plus d’un mois. Nous avons procédé 85 000 fois à la pesée d’un enfant – imaginez le gain de temps si nous suivions leur statut nutritionnel à l’aide d’un bracelet MUAC !


