Soudan du Sud : le parcours des enfants traités contre la malnutrition dans le camp de réfugiés de Yida
Pour pouvoir soigner les réfugiés arrivés très affaiblis du Soudan voisin, MSF a déployé dans le camp de Yida, au Soudan du Sud, un dispositif médical plus important après la très forte augmentation, fin juillet, de la mortalité infantile. En plus de l’hôpital, MSF a aménagé trois sites pour traiter en ambulatoire les enfants souffrant de malnutrition. De fin juillet à mi-novembre, MSF a ainsi traité plus de 1680 enfants et hospitalisé 443 enfants malnutris.
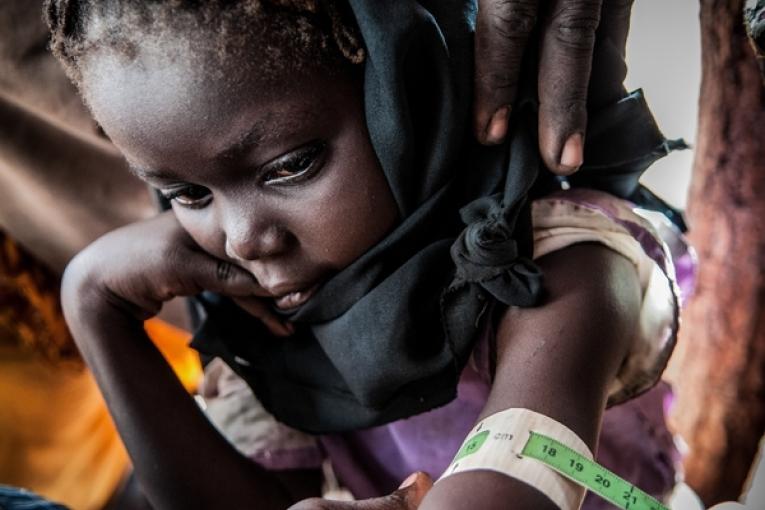
Chaque semaine, l’équipe MSF va sur chacun des trois sites de traitement en ambulatoire pour s’occuper des enfants qui attendent là avec leur maman. Il y a du monde, mais le parcours est bien organisé. « Nous avons un circuit pour les nouvelles admissions, explique Jeanne, infirmière MSF. Quand une mère arrive pour la première fois avec son enfant, nous faisons un examen anthropométrique. Nous mesurons sa taille et faisons le MUAC, comme on dit dans notre jargon. » Cela consiste à enrouler un bracelet autour du bras de l’enfant pour mesurer le périmètre brachial [ou MUAC pour Mid-Upper Arm Circumference], ce qui permet d’évaluer le degré de malnutrition. Si le bracelet, une fois serré, est sur la couleur rouge, cela signifie que l’enfant souffre de malnutrition aiguë sévère. Orange, il s’agit d’une malnutrition aiguë modérée, jaune signifie que l’enfant est « à risque » et le vert indique qu’il n’y a pas de problème.
Les enfants qui ont un MUAC rouge ou orange sont admis dans le programme de soins. « Nous l’enregistrons, nous le pesons et prenons sa température, précise Jeanne. Et nous faisons un test d’appétit pour voir si l’enfant mange normalement. » L’enfant reçoit une quantité d’aliments thérapeutiques déterminée en fonction de son poids. « On lui laisse une heure pour manger ce qu’on lui a donné. Généralement il l’engloutit très vite ! » Ensuite une infirmière MSF le reçoit en consultation pour dépister d’autres pathologies éventuelles. Elle explique à la maman la maladie de la malnutrition et les règles d’hygiène de base. Un traitement global est prescrit systématiquement : des antibiotiques pendant cinq jours pour couvrir les infections potentielles, un antiparasitaire et une dose de vitamine A, le tout, sous forme de comprimés. L’équipe veille aussi à bien faire comprendre à la maman que le sachet d’aliment thérapeutique prêt à l’emploi est donné pour son enfant malnutri, et ne doit pas être partagé avec ses frères et sœurs bien portants. Enfin, l’enfant est vacciné contre la rougeole, si cela n’a pas été fait auparavant.
La maman prend ensuite à la pharmacie les comprimés et les aliments thérapeutiques pour une semaine. Elle reçoit aussi un kit comprenant une moustiquaire, indispensable pour se protéger contre le paludisme, une couverture et un savon. Et on lui donne rendez-vous pour la semaine suivante, le même jour.
Dans d’autres cas, une hospitalisation s’avère nécessaire. « Si au test, on voit que l’enfant n’a pas d’appétit, on le réfère à l’hôpital pour le mettre en observation, explique Jeanne. Car cela veut dire qu’il y a quelque chose. » Ou encore, si l’infirmière détecte des complications chez l’enfant souffrant de malnutrition aiguë sévère, le traitement en ambulatoire n’est plus approprié et l’hospitalisation s’impose. Un enfant anorexique ou qui a des troubles respiratoires pourra être nourri par sonde naso-gastrique.
Après le premier rendez-vous, la grande majorité des enfants repart cependant avec les sachets d’aliment thérapeutique prêt à l’emploi et revient une semaine plus tard. Leur mère présente alors la carte de suivi qui lui a été donnée. L’enfant est vu en consultation. L’infirmière lui fait le MUAC, le pèse et lui prescrit de nouveau des aliments thérapeutiques pour une semaine. Un autre rendez-vous est fixé sept jours plus tard. « La durée moyenne du traitement en ambulatoire est de 30 jours, indique Jeanne. Le minimum, c’est trois semaines et le maximum, huit semaines ». L’enfant est jugé guéri quand son MUAC est supérieur à 125, c’est-à-dire que son périmètre brachial est supérieur à 12,5cm.
La guérison, comme la malnutrition, est évaluée avec le MUAC qui donne une indication précise de la masse musculaire et reflète l’état nutritionnel de l’enfant. Parfois aussi, on utilise une autre mesure, le rapport entre le poids et la taille de l’enfant. Car quand à l’arrivée, un enfant de plus de deux ans a un MUAC compris entre 125 et 134, et qu’il mesure plus de 85 cm, il peut aussi avoir besoin de recevoir un traitement contre la malnutrition.
L’hospitalisation dans un centre nutritionnel thérapeutique
Kai, médecin MSF, a passé trois mois à Yida, notamment dans l’hôpital. La plupart des enfants souffrant de malnutrition aiguë ont moins de cinq ans. Ils présentent des complications médicales, de type infection respiratoire basse, diarrhée ou paludisme. En général, ils sont hospitalisés six à sept jours, puis ils sont suivis en ambulatoire. Kai se souvient plus particulièrement de l’un d’entre eux.
C’était un petit garçon de trois ans dont la mère était aveugle. Il avait déjà été hospitalisé deux fois parce qu'il souffrait de malnutrition aiguë sévère. Mais sa mère refusait le traitement. Il avait eu une sonde naso-gastrique pour être alimenté, parce qu’il ne mangeait pas. Sa mère sentait ces tubes sur le visage de son enfant, elle ne l’a pas supporté et a quitté l’hôpital avec lui. Finalement des collègues l’ont retrouvée dans le camp et l’ont convaincue de revenir et de l’amener avec sa sœur. L’état du petit garçon s’était considérablement dégradé. Son corps était couvert d’œdèmes, il avait une infection respiratoire basse et ne mangeait pas. Sans traitement, il serait mort.
A cause de son anorexie, nous lui avons posé une sonde naso-gastrique, nous lui avons aussi donné des antibiotiques. Il est resté quatre semaines et est devenu le chouchou du personnel MSF ! Sa sœur de sept ans était tout le temps avec lui. Elle lui donnait le lait par la sonde. Elle lavait la seringue de la sonde, puis son assiette quand il a commencé à manger des aliments thérapeutiques. Elle lui faisait prendre l’air et elle aidait les mamans qui arrivaient à l’hôpital avec leur enfant. Alors qu’à son arrivée, ce petit garçon n’avait pas d’énergie pour manger et ne souriait jamais, il a commencé à aller mieux. Puis il s’est mis à parler, à marcher, à jouer, sourire… Et il a pu sortir de l’hôpital. »
Consultez notre dossier détaillé sur l'urgence qui frappe le Soudan du Sud.


