Sida – Ajustements et évolutions d’un programme de prise en charge au Kenya
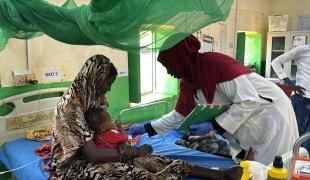
Au début des années 2000, MSF commence à proposer des traitement à des patients atteints du VIH/sida dans plusieurs pays en voie de développement. Au fil des ans, le nombre de ces patients n'a cessé d'augmenter, faisant ainsi évoluer les modes de prise en charge de cette maladie. Mettre des milliers de patients sous traitement suppose des ajustements, des tâtonnements, des améliorations. Pamela, infirmière kenyane depuis plus de six ans dans le projet de MSF à Homa Bay , fait le point sur ces principales évolutions.
Qu'est-ce qui a évolué dans le mode de prise en charge des patients ?
Un changement radical dans notre façon de travailler a été de donner la responsabilité du suivi de nombreux patients aux infirmières. Auparavant, une personne sous traitement devait obligatoirement être vue par un médecin ou un soignant pouvant prescrire des médicaments.
Face au nombre croissant de patients, cette situation était devenue ingérable : certains d'entre eux faisaient plus de six heures de queue avant d'être reçus en consultation.
Or, lorsqu'un patient est diagnostiqué à temps, qu'il est mis sous traitement au bon moment et qu'il ne présente pas de signes cliniques inquiétants, l'unique raison de son rendez-vous mensuel est de renouveler son stock de médicaments pour un mois. Autrement dit, il s'agit d'un patient "stable", qui va bien, et qui ne doit pas nécessairement consulter de médecin.
Ce transfert de responsabilité des patients "stables" aux infirmières a grandement amélioré la prise en charge. La clinique VIH/Sida s'est désengorgée et les médecins consacrent désormais leur temps à des patients plus compliqués, par exemple ceux qui pourraient être en échec de traitement ou infectés par des maladies opportunistes, comme la tuberculose.
Près de 600 enfants de moins de 15 ans sont sous traitement à Homa Bay. Les enfants sont-ils des patients particuliers ?
Au début, nous n'avions pas pour habitude de différencier le mode de prise en charge des adultes et des enfants. Ces derniers étaient vus de manière indifférenciée par les soignants. Puis notre pratique a évolué et aujourd'hui, une équipe leur est spécifiquement dédiée. Par exemple, faire comprendre à un enfant pourquoi il doit suivre un traitement à vie requiert une écoute et une attention différentes de celles consacrées aux adultes.
L'introduction de nouveaux médicaments pour les enfants a considérablement simplifié le traitement. Avant de disposer de médicaments combinant des doses fixes, il était très difficile de traiter les enfants. Nous avions alors des sirops au goût amer, qui devaient être réfrigérés, conservés dans des bouteilles en verre et administrés au millilitre près. Sous nos latitudes, comme ici dans la province du Nyanza au Kenya, ces médicaments étaient difficilement compatibles avec les modes de vie d'une majorité de la population.
Aujourd'hui, les enfants prennent un seul comprimé réunissant plusieurs molécules, facile à prendre pour les enfants et facile à conserver et administrer pour les parents.
En 2008, MSF a introduit un autre volet d'activités dans son projet à Homa Bay concernant la prévention de la transmission du virus de la mère à l'enfant. En quoi cela a-t-il été bénéfique ?
La mise en place de ce programme a incontestablement amélioré le suivi des patients. Les femmes enceintes venaient par exemple à la clinique VIH/sida pour recevoir leur traitement, mais continuaient d'être suivies dans un autre centre pour leurs consultations anténatales. Dans certains cas, une femme pouvait se voir administrer par erreur deux fois le même traitement prophylactique dans deux endroits différents, et les nouveau-nés n'étaient pas toujours correctement suivis.
Aujourd'hui, on a réuni ces deux services dans le même lieu. On donne aux femmes enceintes vivant avec le VIH/sida un traitement qu'elles doivent prendre pendant leur grossesse et au moment de l'accouchement dès les premières contractions. Le suivi de leur enfant, jusqu'à l'âge de 18 mois, s'effectue dans le même lieu.
Et dès l'âge de six semaines, on propose un test diagnostic pour le nourrisson, qui, s'il est positif, permet de commencer le traitement très tôt. Il est directement pris en charge dans notre programme et est suivi par une équipe de soignants dédiée au traitement des enfants.
Quelle autre évolution majeure mérite d'être soulignée ?
L'intégration des programmes de traitement de MSF et du ministère de la Santé est un dernier élément important.
Au début des années 2000, lorsque MSF a commencé à mettre des patients sous traitement à Homa Bay, dans une région du Kenya où la prévalence du VIH/sida est forte, il n'existait pas de programmes de prise en charge au niveau national.
Puis le ministère de la Santé s'est de plus en plus impliqué dans le traitement des patients, du fait notamment de l'arrivée massive de financements dans le pays.
Dernièrement, la collaboration entre des organisations comme MSF et le ministère de la Santé est devenue incontournable. Aujourd'hui à Homa Bay, nous avons réussi une certaine intégration, en proposant les mêmes services à tous les patients.
Pamela, infirmière kenyane depuis plus de six ans dans le projet de MSF à Homa Bay