Niger : « en humanisant la prise en charge intégrale, nous obtenons de meilleurs programmes nutritionnels »
Carmen Martínez, référente en santé mentale, revient d’une visite au Niger. Elle explique l’importance du soutien psychologique aux enfants, à leur mère (ou à la personne en charge de l’enfant) au sein de nos projets nutritionnels.
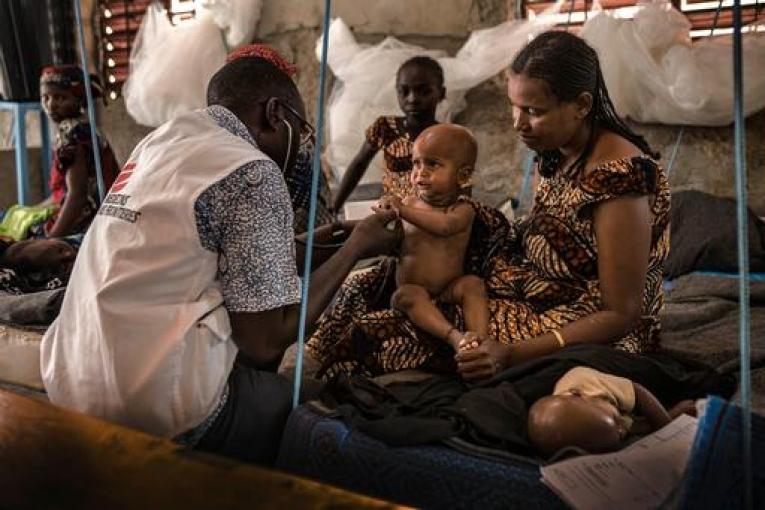
 « A l’hôpital de Madaoua un bébé âgé de 5 mois était hospitalisé depuis plusieurs jours. La maman avait déjà perdu deux enfants et la famille de son mari estimait que c’était à cause du lait maternel, alors elle a décidé de ne pas allaiter ce troisième enfant. Le bébé a été admis à l’hôpital car il souffrait de malnutrition sévère avec complications médicales. Nous avons recommandé à la maman de lui donner le sein en même temps que le lait thérapeutique. Le promoteur de santé a travaillé avec elle, écouté ses préoccupations et lui a expliqué les recommandations du médecin. Nous avons fait deux sessions avec elle, puis la famille de son mari est venue. Tous ont été d’accord pour que la mère donne le sein à son enfant ainsi que pour participer à d’autres activités de groupe. Quelques jours plus tard, à la fin de ma visite, l’état de santé du bébé s’était nettement amélioré, tout comme sa relation avec sa maman ».
« A l’hôpital de Madaoua un bébé âgé de 5 mois était hospitalisé depuis plusieurs jours. La maman avait déjà perdu deux enfants et la famille de son mari estimait que c’était à cause du lait maternel, alors elle a décidé de ne pas allaiter ce troisième enfant. Le bébé a été admis à l’hôpital car il souffrait de malnutrition sévère avec complications médicales. Nous avons recommandé à la maman de lui donner le sein en même temps que le lait thérapeutique. Le promoteur de santé a travaillé avec elle, écouté ses préoccupations et lui a expliqué les recommandations du médecin. Nous avons fait deux sessions avec elle, puis la famille de son mari est venue. Tous ont été d’accord pour que la mère donne le sein à son enfant ainsi que pour participer à d’autres activités de groupe. Quelques jours plus tard, à la fin de ma visite, l’état de santé du bébé s’était nettement amélioré, tout comme sa relation avec sa maman ».
Dans la région de Tahoua, au Sud du Niger, MSF travaille dans les districts de Madaoua et de Bouza. L’objectif de nos projets est de réduire la mortalité infantile, en portant notamment une attention particulière à la prise en charge de la malnutrition et du paludisme, maladies les plus fréquentes.
« Les enfants qui souffrent de malnutrition changent de comportement : ils sont moins actifs et n’ont pas le réflexe naturel d’explorer leur environnement. Leurs émotions et leurs relations avec les autres sont altérées ; ils refusent souvent d’entrer en contact avec d’autres enfants ou avec des adultes. Ces changements entretiennent le cercle de la malnutrition. Par exemple, un enfant qui souffre de malnutrition a tendance à s’isoler de son environnent ; il est donc habituel de le voir refuser d’avaler les aliments, aggravant ainsi encore son état, car un enfant qui souffre de malnutrition perd l’appétit. En même temps, comme il a moins de contacts avec sa maman ou avec la personne qui prend soin de lui, tout son développement est ralenti, rendant impossible une croissance en bonne santé. Tout ceci peut avoir des effets sur son évolution, c’est pourquoi il est important de proposer un soutien psychologique au sein des programmes de prise en charge nutritionnelle ».
Au Niger, les mois les plus compliqués vont bientôt arriver. En effet, entre juillet et octobre, période de saison des pluies et de pénurie alimentaire, les cas de paludisme et de malnutrition augmentent considérablement. Pour faire face à ce pic, MSF travaille sur le plan communautaire et gère le service de pédiatrie et l’unité de nutrition des hôpitaux de référence de Madaoua et de Bouza. La composante psychosociale est proposée aussi bien dans les services hospitaliers que dans les services de soins ambulatoires.
« Un aspect fondamental et essentiel du travail de soutien psychologique est de garantir l’humanisation des soins médicaux, en tenant compte des aspects culturels, afin que cette assistance soit efficace. Par exemple, à l’hôpital, nous devons travailler avec tout le personnel afin de nous assurer que celui-ci connait bien tous ces facteurs et qu’il en tient compte. Ces personnes doivent ensuite informer convenablement la mère - ou la personne en charge de l’enfant - sur l’état de santé de celui-ci, le déroulement du traitement et le fonctionnement de l’hôpital. Elles doivent également réserver un espace d’écoute et de réponse aux questions. En humanisant les soins, en plus des soins médicaux physiques, nous offrons un soutien psychologique intégral aux enfants et à leurs familles. Nous pouvons ainsi améliorer l’efficacité des programmes ».
Un enfant souffrant de malnutrition aiguë sévère avec complications médicales doit être hospitalisé pour être soigné. Normalement, l’enfant est hospitalisé dans la phase 1 du programme où il reçoit du lait thérapeutique et bénéficie d'une prise en charge plus suivie ; lorsque son état de santé s’améliore, il passe à la phase 2 où il recevra des aliments thérapeutiques préparés (RUTF).
« S’il est vrai qu’à l’aide d’une thérapie nutritionnelle le comportement de l’enfant tend à s’améliorer, ce n’est néanmoins pas suffisant : une stimulation psychomotrice et sensorielle est également nécessaire. C’est pourquoi, lorsque les enfants se trouvent en phase 2, les promoteurs de santé organisent différentes activités de groupe (avec des enfants et aussi les mamans et les personnes qui s’occupent des enfants) destinées à favoriser des jeux qui aident au développement. Des groupes sont également organisés pour renforcer la relation entre la mère et l’enfant ou avec la personne qui prend soin de celui-ci, car nous savons que souvent le comportement affectif se perd peu à peu. À l’hôpital, nous travaillons également beaucoup avec les assistants nutritionnels qui préparent et distribuent les laits thérapeutiques et les RUTF et qui passent plus de temps avec les enfants et leurs accompagnants. Leur rôle au sein du programme est important ».
Depuis de nombreuses années, les enfants souffrant de malnutrition aiguë sévère, non associée à une autre maladie ou complication médicale, sont traités en ambulatoire. « Dans les centres de santé et dans les communautés, les promoteurs de santé MSF mènent de nombreuses activités d’information et de sensibilisation des familles sur des sujets liés à la santé et à la nutrition, notamment celles des enfants âgés de moins de 5 ans plus vulnérables. Lors ce ces activités, nous essayons d’inclure des thèmes psychosociaux et de psycho-stimulation ».
En général, les mamans ou les personnes en charge des enfants se mobilisent facilement et participent aux activités psychosociales réalisées à Bouza et à Madaoua. Leur retour est généralement positif. L’étape suivante sera de renforcer encore ces activités et de pouvoir mettre en œuvre une prise en charge individuelle afin de traiter des problèmes particuliers. « Dans nos programmes nutritionnels à travers le monde, on rencontre souvent des mamans déprimées ; il est très important de pouvoir identifier ces personnes afin de pouvoir les soigner ».


