« Pour certains, le virus Ebola relève de l’ordre du magique »

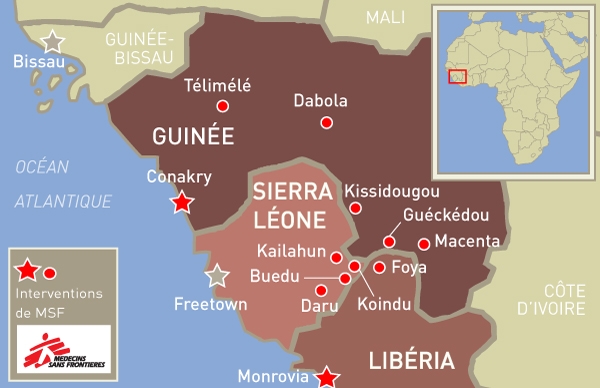
L'épidémie de fièvre Ebola qui sévit en Guinée, au Liberia et en Sierra Leone est d'une ampleur sans précédent. Médecins Sans Frontières a déjà pris en charge plus de 250 cas confirmés depuis le mois de mars.Le Dr Hilde de Clerck et l’épidémiologiste Michel Van Herp chez MSF ont une vaste expérience dans la riposte aux épidémies de fièvre hémorragique. Ils ont contribué à répondre à six épidémies d'Ebola, notamment en RD Congo, en Ouganda et plus récemment en Guinée. Ils reviennent sur les défis rencontrés par les équipes sur le terrain.
On observe une recrudescence de l’épidémie d’Ebola en Afrique de l’Ouest, et plus particulièrement en Guinée. Quelle est la situation ?
Hilde de Clerck : Il y a quelques semaines, nous n’avions en effet plus que deux villages à suivre en Guinée. Dans ces villages, il y avait encore des personnes « contact », c’est-à-dire des personnes qui ont été en lien avec des cas confirmés ou suspects. Nous avions donc bon espoir de voir la fin de l’épidémie. Et puis, nous avons reçu des appels de trois différents sites en même temps, et en cinq minutes, tout a basculé. Plusieurs cas sont également apparus en Sierra Leone dans des villages très proches de la Guinée. Pour les gens, la frontière n’existe pas. Ils ont de la famille des deux côtés, bougent pour aller au marché, aux funérailles, etc. Ensuite, il y a eu des alertes à Télimélé, dans une région montagneuse à 200 km au nord de Conakry et dans la capitale même.
Au final, rien que pour la région de Guékédou (Guinée), la plus touchée dans le sud, nous sommes passés de 2 à 40 villages et à plus de 500 contacts à suivre. Il y a beaucoup de villages qui « flambent » : quand on fait l’analyse épidémiologique, on sait que des cas devraient s’y présenter au vu des contacts répertoriés.
En termes de durée et de nombre de cas, cela devient donc l’épidémie la plus importante à laquelle nous avons été confrontés, loin devant l’épidémie de 2000 en Ouganda.
Pourquoi l’épidémie est-elle si difficile à contrôler?
Michel Van Herp : La méconnaissance de la maladie, la mobilité de la population et la dispersion des cas rendent le contrôle de l’épidémie difficile.
C’est la première fois que la Guinée, la Sierra Leone et le Libéria sont confrontés au virus Ebola. Les populations ont peur et ont du mal à croire en l’existence de la maladie. Certains villageois près de Guéckédou nous ont même accusés d’avoir importé la maladie. Un villageois nous a dit : « Nos ancêtres ne nous ont jamais parlé de cette maladie, pourquoi cela aurait-il changé aujourd’hui? ». C’est pourquoi, nous travaillons avec des anthropologues qui ont pour mission de nous aider à comprendre les populations et à faciliter nos relations avec les malades.
Le taux de mortalité de la maladie peut atteindre 90%. Donc lorsqu’on parle d’Ebola, les gens pensent à la mort. Pour certains, le virus Ebola relève de l’ordre du magique. Nommer Ebola, c’est comme l’importer ! Et à l’inverse, nier la maladie signifie qu’elle ne vous affectera pas. On assiste à la même chose dans les sociétés occidentales quand des patients atteints du cancer refusent d’accepter le diagnostic pour en éviter les conséquences.
La mobilité est aussi un facteur aggravant. La population ouest-africaine est plus mobile que celle que nous avons soignée jusqu’ici en Ouganda ou en République démocratique du Congo. Nous avons soigné un malade qui a voyagé dans cinq villages en une semaine avant de rejoindre notre centre de prise en charge. Cela signifie donc qu’il a contaminé d’autres personnes dans ces villages durant ce laps de temps.
Quel impact peut avoir le manque de confiance de la population sur l'efficacité des moyens mis en œuvre pour freiner la propagation d'Ebola ?
Hilde de Clerck : A Macenta, une famille affectée par le virus Ebola avait perdu 15 personnes. Nous avions pu soigner le patriarche de cette famille et son épouse, qui ont survécu. Nous étions confiants car ces deux patients pouvaient avoir une grande influence en terme de sensibilisation sur le reste de la famille. Quelques jours plus tard, un petit garçon de cette même famille est tombé malade et sa tante s’est enfuie avec lui dans un autre village. L’enfant est décédé quelques jours plus tard. Malgré le fait que nous ayons guéri plusieurs membres de la même famille, nous avons perdu cet enfant. Souvent, convaincre un membre de la famille ne suffit pas, il faut gagner la confiance de chaque individu pour contrôler les chaînes de transmission de la maladie. C’est pourquoi, nous avons besoin d’une plus grande implication des autorités religieuses et politiques dans les actions de sensibilisation.
A l’heure actuelle, nous faisons face à l’hostilité des populations dans certaines zones. Il y a encore 20 villages autour de Guéckédou qui refusent l'accès aux équipes médicales, mais nous poursuivons le dialogue avec les autorités.
Pour lutter contre la peur, nous devons donc apporter la connaissance, diffuser des messages médicaux corrects. Ensuite, il faut que l’information soit acceptée par les patients. C’est seulement en développant la confiance auprès de la population que nous pourrons contrôler la chaîne de transmission du virus.
Connaissons-nous l’origine de l’épidémie, le cas index?
Michel Van Herp : Cela a probablement commencé dans une famille vivant dans un village près de Guéckédou. Ensuite, les cas se sont disséminés à partir de cette zone. C’est un endroit où les gens chassent énormément les chauves-souris frugivores. La première famille contaminée, tout comme les habitants de cette zone, ont d’ailleurs reconnu avoir chassé deux espèces de chauves-souris (hypsignatus monstrosus, Epomops franqueti) qui portent le virus Ebola. Les colonies de chauves-souris migrent énormément et nous pensons qu’elles échangent le virus entre elles de l’est à l’ouest de l’Afrique. Le virus Ebola s’est alors introduit dans la population après un contact avec des animaux infectés.
On remarque également que la position sociale d’une personne contaminée dans la société traditionnelle peut jouer un rôle dans l’amplification de la transmission du virus. Ainsi, l’origine de l’amplification en Sierra Leone est due à la contamination via un guérisseur qui est décédé au sein de la communauté. Lors des funérailles, le défunt a été lavé et habillé comme le veut la tradition tout comme cela se fait dans les sociétés occidentales. Le virus continue d’être présent dans et sur le corps du défunt et tout contact avec lui peut engendrer une contamination. Étant donné l’importance de ce guérisseur dans le tissu social, de nombreuses personnes ont été contaminées lors de ses funérailles. A contrario, un enfant qui tombe malade contaminera peu de personnes. Ainsi, le statut social ou le rôle social d'une personne infectée dans la société traditionnelle est un autre facteur essentiel dans la transmission du virus.
Quels sont les défis qui doivent encore être relevés ?
Hilde de Clerck : On travaille sur beaucoup d’aspects : suivi des contacts, enquête épidémiologique, promotion de la santé, psychologie, isolement, soins médicaux, ambulance, décontamination des maisons, enterrements… Des tâches sont en partie prises en charge par d’autres acteurs mais ces équipes sont aussi restreintes et n’ont pas toujours l’expérience nécessaire.
Avec la multiplication des sites, on multiplie les déplacements. Mais on a surtout besoin d'énormément de ressources humaines, notamment de gens expérimentés. MSF dispose de personnel expérimenté mais son nombre n’est pas illimité. Le travail qu’on fait n’est pas très sophistiqué, mais ce sont des procédures très strictes pour ne pas se mettre en danger. L’idéal est de former des binômes avec une personne expérimentée et une inexpérimentée pendant une semaine ou deux, voire plus longtemps si possible.
A quelles difficultés les équipes de MSF doivent-elles faire face ?
Outre l’énorme charge de travail, c’est extrêmement éprouvant physiquement et émotionnellement pour les équipes. Elles font de longs déplacements dans les villages et le fait qu’elles connaissent les familles et assistent à des moments déchirants quand des personnes doivent être emmenées dans les centres de traitement est difficile. Pour les équipes médicales, le port du scaphandre de protection en plastique dans une telle chaleur est très pénible. Comme il y a beaucoup de patients, nous devons rester longtemps à leur chevet et nous devons veiller à éviter l’hyperthermie ou la déshydratation. Beaucoup de patients dont des enfants décèdent et c’est difficile à gérer émotionnellement. Les patients en soins palliatifs sont apeurés. Nous les réconfortons autant que possible. Nous sommes souvent les derniers à pouvoir les toucher et beaucoup nous demandent de leur tenir la main. Ce sont des moments à la fois éprouvants et intenses. Même si c’est une urgence, on essaie d’être les plus humains et doux possible.
Une épidémie sans précédent requiert-elle des mesures sans précédent ?
Michel Van Herp : On a beaucoup de discussions sur ce point. Peut-être sommes-nous arrivés aux limites de notre mode d’intervention et sans doute faut-il le renforcer. MSF est l’un des seuls acteurs à avoir l’expertise technique, notamment dans la gestion des centres de prise en charge. Il faut que les acteurs spécialisés dans le domaine de la sensibilisation et du suivi des contacts renforcent leurs activités. Le défi majeur réside dans le suivi des contacts transfrontaliers et la coordination de la réponse médicale.