Gaza : comment l’armée israélienne a
assiégé et attaqué l’hôpital Nasser
Fonds d'urgence
Grâce à vous, nos équipes interviennent en urgence auprès des populations qui en ont le plus besoin, partout où nous agissons.
Gaza : comment l’armée israélienne a
assiégé et attaqué l’hôpital Nasser
Grâce à vous, nos équipes interviennent en urgence auprès des populations qui en ont le plus besoin, partout où nous agissons.
De nombreuses personnes atteintes de maladies négligées et habitant dans des pays à faible revenu n’ont toujours pas accès à des outils de diagnostic, des vaccins ou des traitements efficaces pour se faire soigner. En cause, notamment : le faible intérêt des laboratoires pharmaceutiques pour ces pathologies et le coût prohibitif de certains médicaments.

MSF contribue à faire baisser les prix exorbitants de cinq médicaments clés utilisés contre la tuberculose pharmacorésistante
MSF est aux côtés de l’Inde pour défendre le droit des pays à revenu faible et intermédiaire à protéger l’accès à des médicaments abordables
MSF lance une campagne pour la suppression des dispositions de l’accord commercial entre l'Union européenne et l'Inde

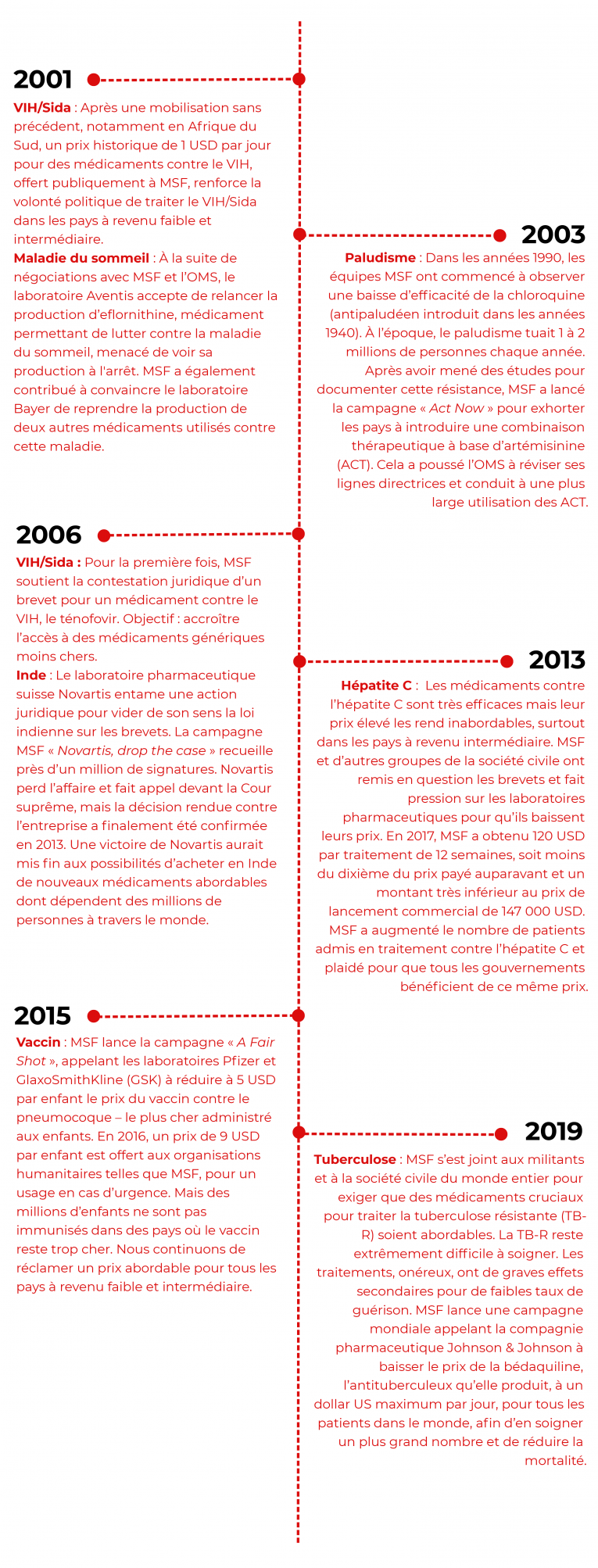
Dans les années 1990, Médecins Sans Frontières (MSF) fait un constat amer : ses équipes ne parviennent pas ou plus à traiter certains de leurs patients atteints par des maladies infectieuses, alors que dans les pays développés, de remarquables progrès sont enregistrés dans le domaine de la santé. La production de certains médicaments est abandonnée car elle n'est jugée rentable par les entreprises pharmaceutiques ; d’autres ont perdu leur pouvoir thérapeutique et sont devenus obsolètes ; des protocoles trop contraignants favorisent l’apparition de résistances et des antibiotiques efficaces demeurent financièrement inaccessibles. Certaines maladies, comme celle du sommeil (maladie parasitaire tropicale) sont alors dans l’impasse. Les pays de l’Afrique subsaharienne notamment, sont également maintenus en dehors de la révolution thérapeutique que constitue les antirétroviraux dans le traitement du VIH/Sida et les prix de certains vaccins sont beaucoup trop chers ou inadaptés pour les pays à faible revenu.
En 1999, MSF lance la Campagne d’accès aux médicaments essentiels (CAME). Ses missions s'articulent autour de trois axes :
En 2003, MSF s’associe à plusieurs instituts de recherche, dont l’Institut Pasteur, pour créer le DNDi (Drugs for Neglected Diseases initiative), un organisme à but non lucratif, engagé dans la recherche et le développement de traitements nouveaux contre les maladies négligées.
Aujourd'hui, la CAME se bat pour que les vaccins et tout autre traitement contre la Covid-19 soient accessibles à tous.

La CAME travaille en étroite collaboration avec MSF sur le terrain pour trouver des moyens de surmonter les obstacles qui empêchent les équipes médicales de recevoir les vaccins, les médicaments et les tests dont elles ont besoin pour diagnostiquer et traiter les patients qu'elles reçoivent. La vie avant le profit nous plonge dans la vie de personnes qui ont toutes été profondément touchées par les problèmes d'accès aux médicaments.
À la fin des années 1990, les équipes MSF sont dans le désarroi : pour faire face aux épidémies (sida, méningite), aux grandes endémies (tuberculose, maladie du sommeil) ou même à des infections beaucoup plus fréquentes sur ses terrains d’intervention (paludisme, infections respiratoire), elles ne disposent pas de médicaments adaptés, et même les médicaments anciens toujours efficaces commencent à manquer. En 1996, lors du colloque médical international organisé par MSF au sujet de la réponse aux épidémies, le constat d’une panne de la recherche est posé : parmi plus de 1 000 nouvelles molécules introduites sur le marché depuis 1975, seulement un peu plus d’une dizaine étaient destinées au traitement des maladies tropicales et à celui de la tuberculose. MSF décide alors de se mobiliser pour réduire le fossé entre le Nord et le Sud en matière d’accès à des médicaments vitaux.
Les médicaments sont généralement protégés par un brevet, accordé pour 20 ans au laboratoire pharmaceutique. En l’absence de concurrence et en position de monopole, ces laboratoires peuvent maintenir des prix très hauts, qui peuvent rendre les médicaments inaccessibles dans certains pays. Dans de nombreux cas, ces prix prohibitifs sont un obstacle dans l’accès aux traitements ou aux vaccins. Certaines firmes pharmaceutiques n'hésitent pas à utiliser des techniques pour prolonger leur brevet, comme l’evergreening, consistant à modifier très légèrement le médicament pour obtenir un nouveau brevet et empêchant ainsi les populations des pays en développement d’y avoir accès.
Depuis plus de 20 ans, le mouvement pour l’accès aux médicaments cherche à briser le monopole des brevets pour ainsi permettre la production de médicaments génériques et élargir la concurrence, en ce qui concerne la mise sur le marché d'antirétroviraux notamment. De grandes victoires ont été gagnées, notamment pour les traitements de l’hépatite C, du paludisme, de la pneumonie, de la maladie du sommeil et de la tuberculose. De nombreux médicaments, outils de diagnostic et vaccins restent cependant vendus à des prix excessifs, selon des logiques monopolistiques. La Campagne d’accès de MSF continue de plaider pour une refonte de l’écosystème de l’innovation médicale afin qu’il réponde mieux aux besoins de santé des patients. La recherche médicale étant largement financée par les gouvernements, MSF exige plus de transparence sur les coûts de développement et de production des médicaments, ainsi qu’un renforcement du rôle du secteur public pour garantir que les médicaments soient abordables et accessibles.
Dans cette lutte pour l’accès aux médicaments essentiels, l’Inde joue un rôle particulier. Ce pays n’accordait pas de brevets aux médicaments jusqu’en 2005 et possède une importante capacité industrielle de production, qui lui permet de fabriquer à grande échelle des médicaments génériques abordables et de qualité. Aujourd’hui, l’Inde est obligée de se conformer à l’obligation internationale faite aux membres de l’Organisation mondiale du commerce (OMC) d’octroyer des brevets sur les produits pharmaceutiques. Même si sa législation reste extrêmement restrictive quant à l’attribution de brevets, l’Inde subit de nombreuses pressions qui menacent la capacité de ses industries à produire des médicaments génériques. Ces enjeux sont cruciaux : dans le cas du VIH/Sida par exemple, 80 % des médicaments utilisés par les équipes MSF pour traiter les patients séropositifs sont des génériques indiens.
L'argent public étant à l'origine du préfinancement de la recherche et de la production de vaccins contre le nouveau coronavirus, les industries pharmaceutiques doivent être transparentes et rendre les accords de licences publics : données des essais cliniques, protocoles de recherche, prix des doses estimés, volumes achetés, stratégies de vaccination prévues etc. La CAME considère qu'il serait préférable d'investir dans des pays à revenu intermédiaire où la capacité de production est déjà existante, afin de consolider leur industrie pharmaceutique et de ne pas saturer les appareils de production des pays riches. MSF appelle exceptionnellement à la levée des brevets et des droits de propriété intellectuelle sur les vaccins et autres outils permettant de lutter contre la Covid-19, dans la mesure où l'ampleur de la pandémie justifie que ces produits doivent être considérés comme un bien public mondial, dont personne ne devrait tirer profit. Faute d'un vaccin accessible à tous, les contrats entre pays riches et laboratoires doivent prévoir des doses pour les contextes humanitaires. Ces doses pourraient être remises sous forme de donations à l'OMS qui pourrait ensuite les redistribuer selon les besoins. MSF appelle donc à un accès urgent au vaccin contre la Covid-19 dans les pays à faible revenu durement touchés par la pandémie.
En Afrique subsaharienne, les inégalités d’accès au dépistage et au traitement du cancer sont extrêmement importantes. Ces inégalités affectent en particulier les femmes puisque les cancers du col de l'utérus et du sein sont ceux qui touchent le plus le continent africain. Les chances de survie à 5 ans pour un cancer du sein, qui sont à 85% dans un pays à ressources élevées, n’excèdent pas 15% en Afrique. Si certains médicaments anticancéreux ainsi que la radiothérapie sont à la charge des États, leur insuffisance est considérable au vu des besoins et les examens et le suivi médical restent, la plupart du temps, aux frais des patientes, alors qu'elles sont contraintes à l'abandon de leur emploi à cause de leur maladie. À Bamako, la capitale du Mali, MSF et le ministère de la Santé du pays gèrent un projet d'oncologie à l’Hôpital Universitaire du Point G, la seule unité de traitement du cancer pour l'ensemble du pays, dédiée aux femmes souffrant d’un cancer du sein ou du col de l'utérus. MSF y prend en charge l'intégralité des traitements curatifs que les femmes ne peuvent pas se payer : un scanner pouvant coûter plus de 100 000 francs CFA (environ 152 euros). Même constat du coût prohibitif du traitement contre le cancer du col de l'utérus au Malawi, où MSF gère également un projet de lutte contre la maladie.
Les maladies tropicales négligées (MTN) sont des maladies virales (dengue, chikungunya, rage), bactériennes (ulcère de Buruli, pian, lèpre, trachome) et parasitaires (maladie de Chagas, maladie du sommeil, leishmaniose viscérale et cutanée) n'étant pas considérées comme de véritables priorités de santé mondiale. Si ces maladies tropicales sont pour certaines largement méconnues du grand public, l’OMS estime que plus de 1,7 million de personnes ont besoin d’un traitement pour au moins une MTN chaque mois. Certaines d’entre elles sont mortelles, d’autres provoquent des lésions graves. Elles concernent majoritairement les pays en voie de développement et sont globalement délaissées par la recherche médicale et les industries pharmaceutiques. Des interventions stratégiques sont recommandées par l'OMS pour lutter contre la charge des MTN : la chimioprévention ; la prise en charge individuelle des cas ; la lutte contre les vecteurs des maladies ; l’eau, l’assainissement et l’hygiène ; la santé publique vétérinaire.
Depuis sa création en 2003 par MSF, le DNDi prend part à la recherche et au développement de médicaments essentiels pour lutter contre les MTN en coordonnant des projets d'envergure internationale, en partenariat avec le secteur public, l'industrie pharmaceutique et d'autres partenaires concernés. Il a ainsi mis au point 8 traitements pour 5 maladies mortelles, ce qui a permis de sauver des millions de vies. Depuis 2009, le DNDi travaille notamment à développer des traitements oraux de courte durée, sûrs et efficaces contre la maladie de Chagas, via sa Plateforme de recherche clinique sur la maladie de Chagas. En 2018, le DNDi, en partenariat avec le laboratoire français Sanofi et les programmes nationaux de la République démocratique du Congo et de la République centrafricaine (soutenus par MSF), a par exemple achevé le développement et l'homologation du fexinidazole, un traitement oral hautement efficace contre la maladie du sommeil.